推荐厂家
暂无
暂无



 400-622-8982
400-622-8982
 留言咨询
留言咨询
 400-622-8982
400-622-8982
 留言咨询
留言咨询

 400-622-8982
400-622-8982
 留言咨询
留言咨询

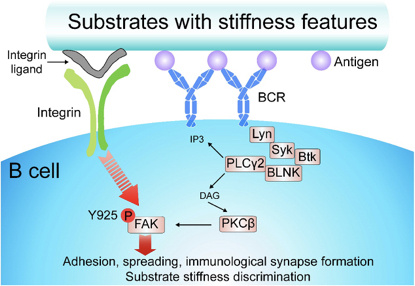
第四种淋巴细胞—NKT细胞 通常认为,构成机体免疫系统的淋巴细胞有三种细胞系组成,一是由胸腺产生的T细胞,二是由骨髓分化而来的产生抗体的B细胞,三是自然杀伤(NK)细胞。而新近发现存在第四种淋巴细胞—NKT细胞。1. NKT细胞的发现1986年,克隆成功了NKT细胞的特征性抗原受体基因。将其命名为Va14基因,与其他T细胞抗原受体的(TCR)基因不同,有其独特的结构特征。1987年美国国立卫生研究所的Fawlkes与瑞士的Budd分别领导的两个研究小组报告指出,胸腺细胞中的T细胞通常不能表达受体,仅有部分未成熟T细胞选择表达V-β8.2受体。随后的研究证明这种细胞不是T细胞,考虑是NK细胞的受体,这种细胞集团的数量极少,生理意义不明。1994年,这两个研究小组的研究人员发现,他们报道的细胞为同一细胞,从此NKT细胞的研究引起人们的广泛关注。T细胞识别的抗原是蛋白质,而NKT细胞是别的抗原是α-Gal-Cer即所谓的糖脂质,这是该免疫系统与通常的免疫系统重要的不同点。NKT细胞的分化与T细胞不同的是在胸腺形成前的胎生初期6.5日在胸腺外组织分化。NKT细胞与T细胞比较,机能处于不发达状态。T细胞分化为功能不同的Th1和Th2细胞群,Th1细胞产生INFγ及IL-2,引起迟发行过敏症等细胞性炎症。Th2细胞能产生IL-4和IL-10,参与变态反应及抗体产生等体液免疫反应。而NKT细胞不但能分泌Th1和Th2细胞因子,同时还具有与CD8+伤害性T细胞(cytotox-ic Tlymphocyte,CTL)相同的杀伤靶细胞作用。毫无疑问,NKT细胞在免疫调节系统中占有重要位置。NKT细胞与疾病可能有诸多关系,可能与自身免疫性疾病的发病机制、变态反应的调节、抗肿瘤作用、及抑制寄生虫感染等有关。2. NKT细胞的多样性分化NKT细胞具有T细胞和NK细胞细胞两重性质,既能表达Va14/Ja281特定的T细胞受体又能由CD1介导识别脂质抗原。NKT细胞的分化是否依赖胸腺尚有争议。根据其表达TCR等多种表面抗原的不同,提示NKT细胞存在两个以上细胞群。从CD4/8的表达看,可将其分为(1)CD4-NKT细胞,(2)CD8-NKT细胞,(3)CD4和CD8均不能表达的DN-NKT细胞。第一类的全部和第二类的半数是Va14/Ja281-T细胞。3.人类NKT细胞人末梢血中的DN-NKT细胞V区域,可高度表达Va24/JaQ(这与鼠的Va14/Ja281高度相似)及Vβ11(与鼠Vβ18高度相似)。这种TCR的组合表达可见于DN-NKT细胞和CD4+细胞。而未见于CD8+细胞。小鼠的CD1相当于人的CD1d的Va24/JaQ。此外,人末梢血中1~2%的T细胞能表达抑制性受体,即抑制型NK细胞受体(KIR),而Va24/JaQ+细胞则不能表达。它的NK相关分子是CD16、CD56或CD57,Va24/JaQ+细胞异不能表达这些分子。在小鼠中还可以看到Va24/Ja281+T细胞以外的NKT细胞。人类Va24/JaQ+细胞与KIR+T细胞能形成不同的亚群。且具有不同的功能。4. NKT细胞分化的胸腺依赖性这是目前存在争议的问题,可以肯定地说NKT细胞分化过程中胸腺是有作用的。NKT细胞多见于胸腺及脾脏以外的肝脏和骨髓种,胸腺缺损的小鼠与正常小鼠比较,NKT的分化并不少。将出生三日小鼠的胸腺摘除,虽然NKT细胞的分化显著受到抑制,但此时CD8+NKT细胞的分化未受到影响。由此认为CD8+NKT细胞在胸腺外分化的可能。5. NKT细胞产生细胞因子的意义 NKT细胞是指能够表达NKT细胞标志NKT1.1的T细胞,其机能具有T细胞和NKT细胞双重特征。NKT细胞在TCR和NKR介导下,产生大量的IL-4及INFγ,对肿瘤细胞有细胞伤害作用。 NKT细胞能表达T细胞的TCR与NK细胞的NKR-P1两种受体,特别是NKT细胞多数表达Va14TCR,识别CD1抗原,而NKR-P1识别各种糖链。 NKT细胞,特别是CD4-NKT细胞,对TCR刺激可产生大量IL-4及IFNγ,同时具有ThO型细胞因子产生能力。NKT细胞不但产生IL-4的主要细胞,而且强力产生IFNγ。IFNγ参与自身Th1诱导,具有极强的Th1诱导能力,从而是IL-2产生亢进。它同时还具有Th2细胞分化抑制功能。IL-12能诱导NKT细胞产生IFNγ。IL-12对TCR的刺激是IFNγ的产生显著亢进。综上所述,NKT细胞不但是IL-4和IFNγ的强力产生细胞,同时参与Th1/Th2分化的抑制,而这些作用都不是单纯的。 虽然NKT细胞能大量产生细胞因子,但仅在机体内保持这种功能。当初一度认为,NKT细胞只是IL-4的产生细胞,而不是Th2分化的必需细胞。并不认为在CD1缺损的小鼠中NKT细胞的分化和对TCR刺激使IL-4产生减少,且对Th2分化必需的IL-4及IgE的产生没有多大影响。但给小鼠投于α-GalCer可使NKT细胞活化,IL-4的产生诱导Th2的应答。有报告指出,同样投于α-GalCer,可使NKT细胞产生IFNγ而致IgE产生低下。由此可见,NKT细胞能产生IL-4与IFNγ两种功能相反的细胞因子。这种微妙的协调作用可能是NKT机能表达的重要特征。NKT细胞的活化通常伴有T细胞、B细胞及NK细胞的活化,这对NKT细胞活化后的免疫应答有较大影响。
美国食品药品监督管理局(FDA)近日批准了Gazyva(obinutuzumab)与苯丁酸氮芥联用治疗初治型慢性淋巴细胞白血病(CLL)患者。CLL是一种缓慢加重的渐进性血液与骨髓系统疾病。根据美国国家癌症研究所估计,今年将有15680名美国人被确诊患有该疾病,4580人因CLL死亡。Gazyva有助于免疫系统的某些细胞攻击癌细胞,并且需要与另一种CLL治疗药物——苯丁酸氮芥合用。在对重症CLL患者的治疗过程中,Gazyva在安全性和有效性方面表现出显著改善,此外,FDA还授予此药优先审查和孤儿药地位。FDA药物评价研究中心血液/肿瘤部门主管,Richard Pazdur博士说:“FDA对Gazyva的批准意味着对CLL患者疗法的重要补充,同时也反映了突破性疗法认定的优势,此项认定使我们与企业共同合作,加快重要新药物的开发、评估和上市。”此次批准是基于一项涉及356名受试者的随机、开放性、多中心临床研究,评估了Gazyva-苯丁酸氮芥联用组和苯丁酸氮芥单用组的药效。结果表明,联用组患者的无进展生存期得到显著提高(23个月vs11.1个月)。联用组患者的最常见不良反应包括输液反应、白细胞减少(中性粒细胞减少症)、血小板水平降低(血小板减少症)、红细胞数目降低(贫血)、肌肉和骨骼疼痛、发热等。Gazyva的说明书中含有黑框警告,提示Gazyva与乙肝病毒的再活化及一种罕见病有关,该罕见病(进行性多灶性白质脑病)能损伤大脑白质中覆盖和保护神经的物质,这是此类药物(包括其它单克隆抗体)共有的已知风险。Gazyva由罗氏子公司基因泰克上市销售。转自:http://www.hfoom.com/industry/20131106/376.html
我想用透射电镜观察不同类型的淋巴细胞,想问一下固定前的操作有哪些注意的?大概需要多少细胞?(我用流式分离的)离心时要多大的离心力?不知道有没有有经验的老师能给点帮助。谢谢