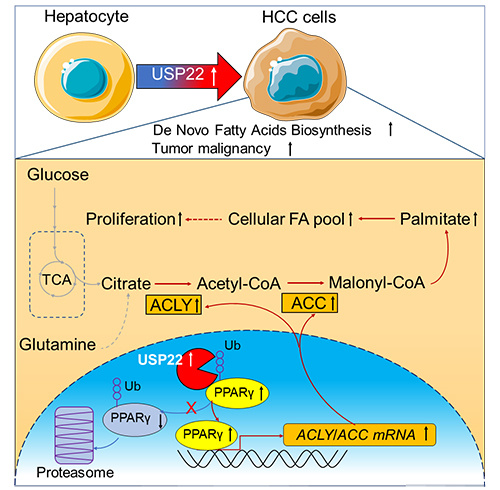
从肝癌突发事件浅谈HCC早期预防与实验室标志物检测
突发事件2月3日,内地音乐人赵英俊家人发布讣告,赵英俊于下午因病离世,享年43岁,消息来得太突然,不少人都表示不愿意相信。据其好友透露,赵英俊于一年前患上肝癌,又因为常年熬夜,最终导致病情恶化。近日,最佳喜剧配角,陪伴70、80年代一群人长大的“达叔”也因为肝癌扩散而不幸离世,享年68岁。这让众多网友陷入悲痛之中。悲痛之余,也让大家再次重视起肝癌这一疾病。原发性肝癌(HCC)HCC是指由肝细胞或肝内胆管细胞发生的癌肿,是我国常见的恶性肿瘤之一。其病因尚未确定,目前认为原发性肝癌与肝硬化、病毒性肝炎、黄曲霉素等化学致癌物质和水土因素有关。而人们的不良生活习惯,如长期熬夜、吸烟、酗酒等,都有可能增加患肝癌的几率。除此之外,长期接触氯乙烯、吃发霉的食物、长期服用合成类固醇药物等也会诱发肝癌。早期肝癌一般无明显症状,中晚期患者常表现为腹胀、乏力、腹部疼痛、消瘦、肝脏进行性肿大等,症状严重者可出现消化道出血、肝脏破裂出血等。所以肝癌患者经常出现这些症状时,却已属晚期,这给家庭及社会带来不少负担。因此,肝癌的早期预防及检测对控制肝癌的病死率有重要的现实意义。肝癌的早期预防据公开资料显示,2020年全球肝癌新发病例约90万例。其中,中国占了45.3%。而在全球肝癌83万例的死亡病例中,中国占47.1%。导致如此高死亡率的最重要原因在于,我国肝癌患者中,71%患者为中晚期。那么,如何在早期预防肝癌呢?下面小编为大家整理了一些建议。(1)远离脂肪肝,合理控制饮食,每天保证适当运动(2)保持良好的生活习惯,戒烟戒酒、不熬夜、不滥用药物(一些药物能够导致肝损伤)、不吃霉变食物,切菜板和木筷子应定期更换和消毒(3)接种乙肝疫苗,如果属于乙肝高风险人群,注意监测乙肝抗体,必要时补充接种疫苗(4)肝癌与肝硬化关系密切,而肝硬化又和病毒性肝炎相关,所以有乙肝或丙肝肝炎的患者,应定期到医院检查,及时抗病毒治疗,别因为“没感觉”就忽略它(5)做好预防的同时,还应警惕健康信号。当出现肝区疼痛(上腹部)、腹部肿块、消瘦、黄疸等症状时也应及时到医院就诊(6)定期体检,尤其是肝癌的高危人群要定期做针对性体检。肝癌标志物检测目前,临床上常用于检测和辅助诊断HCC 的血清学标志物有甲胎蛋白(AFP)、甲胎蛋白异质体(AFP-L3)、异常凝血酶原(DCP)等,其中AFP 是HCC辅助诊断和疗效监测中最常用的标志物。1.AFPAFP是最早用来辅助诊断HCC的血清学指标,也是主要由胚胎肝脏、卵巢产生和分泌的一种胚胎特异性糖类蛋白,参与分子转运过程。妊娠期妇女血清AFP水平明显升高,但健康成人血清AFP水平极低。血清AFP≥400 ng/mL超过1个月,排除妊娠、慢性或活动性肝病、生殖腺胚胎源性肿瘤及其他消化道肿瘤后,高度提示HCC,联合影像学检查,对HCC有较好的诊断价值。AFP水平轻度升高患者,应进行动态观察 AFP阴性患者,需借助其他血清学标志物、影像学检查或穿刺活检等手段明确诊断。目前检测AFP的常用方法包括电化学发光法、化学发光法等。2. AFP-L3AFP-L3主要是由肝癌细胞产生,其与肿瘤组织的大小、分化、恶性程度密切相关,特异度高于AFP。血清高水平AFP-L3%与肿瘤增殖快、侵袭性高和预后不良明显相关。在慢性乙型肝炎患者及肝硬化高危人群中,AFP-L3%检测与影像学检查相比,可提前预警患者是否存在HCC。在HCC根治术后,若AFP-L3%降低不明显,提示存在转移灶或残余癌。因此,AFPL3%检测可作为HCC 复发及预后判断指标。目前,AFP-L3的检测方法包括亲和吸附离心法、磁微粒化学发光免疫分析法、微流控免疫荧光法等。亲和吸附离心法的优点是不需要特殊设备,可依托实验室定量检测AFP的设备完成检测,缺点是需要手工操作、步骤多、耗时长,结果重复性欠佳。磁微粒化学发光免疫分析法及微流控免疫荧光法可实现自动化检测,结果更稳定。随着方法学的不断进步,建议有条件的实验室在采用不同方法学时可依据临床自建临界值。3.DCP DCP是维生素K 缺乏或拮抗剂-Ⅱ诱导的蛋白质,又称PIVKA-Ⅱ,是凝血酶原的一种异常形式。在肝细胞癌变过程中,由于维生素K缺乏引起凝血酶原前体羧化不全,从而产生大量异常凝血酶原(DCP)。在HCC患者中,血清DCP水平与HCC肿瘤大小、分化程度、微血管侵犯和肿瘤复发高度相关,可单独作为早期筛查和预后评估的标志物。在鉴别肝硬化、慢性肝炎和HCC能力方面,DCP 诊断灵敏度和特异度均优于AFP。DCP和AFP作为两个独立的生物标志物,二者对HCC 诊断具有互补作用,AFP+AFPL3%和AFP+AFP-L3%+DCP联合检测诊断HCC的灵敏度更高。目前国内DCP检测方法主要包括酶联免疫化学发光法、微粒子化学发光法、微流控免疫荧光法。